1. Tăng nhãn áp là gì?
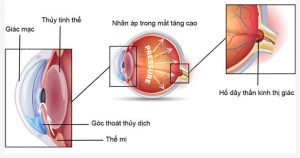
Tăng nhãn áp là tình trạng áp lực trong mắt (IOP) cao hơn bình thường (>21 mmHg), nhưng chưa gây tổn thương thần kinh thị giác. Nếu không được phát hiện và điều trị kịp thời, có thể dẫn đến bệnh glôcôm (thiên đầu thống) – một nguyên nhân hàng đầu gây mù lòa không hồi phục.
2. Nguyên nhân
Áp lực nội nhãn tăng khi thủy dịch trong mắt:
- Tăng sản xuất, hoặc
- Giảm thoát ra khỏi mắt qua vùng bè củng giác mạc.
Nguyên nhân cụ thể có thể bao gồm:
- Tắc nghẽn do protein, sắc tố, tế bào viêm, hồng cầu, hoặc u trong mắt.
- Tổn thương sau phẫu thuật, chấn thương mắt.
- Một số bất thường bẩm sinh trong cấu trúc góc tiền phòng.
3. Các yếu tố nguy cơ
- Tuổi > 40, nhất là người trên 60 tuổi.
- Tiền sử gia đình mắc bệnh glôcôm.
- Bệnh lý toàn thân: đái tháo đường, huyết áp cao, tim mạch.
- Cận thị nặng, giác mạc mỏng, tiền sử chấn thương/phẫu thuật mắt.
- Sử dụng thuốc corticoid kéo dài (dạng nhỏ mắt, uống hoặc tiêm).
4. Triệu chứng
- Hầu hết không có triệu chứng rõ ràng.
- Một số trường hợp có thể cảm thấy:
- Nhức đầu nhẹ, đau nhức quanh mắt.
- Căng tức mắt, nhìn mờ thoáng qua.
- Khó chịu khi nhìn ánh sáng mạnh.
- Vì diễn tiến âm thầm, khám mắt định kỳ là cách tốt nhất để phát hiện sớm.
5. Biến chứng nếu không điều trị
- Tăng nhãn áp kéo dài làm tổn thương dây thần kinh thị giác → dẫn đến glôcôm.
- Thị trường bị thu hẹp dần → mất thị lực không hồi phục, thậm chí mù lòa.
6. Chẩn đoán
Các kỹ thuật thường dùng:
- Đo nhãn áp (Tonometry): kiểm tra áp lực trong mắt.
- Đo độ dày giác mạc (Pachymetry): giúp hiệu chỉnh kết quả đo IOP.
- Soi góc tiền phòng (Gonioscopy): đánh giá đường thoát thủy dịch.
- Chụp OCT: theo dõi tổn thương thần kinh thị giác.
- Đo thị trường (Perimetry): kiểm tra mức độ ảnh hưởng đến thị lực ngoại vi.
7. Mức độ cần theo dõi
Tùy vào mức độ IOP:
- >28 mmHg → điều trị ngay, tái khám sau 1 tháng.
- 26–27 mmHg → theo dõi và tái khám sau 2–3 tuần.
- 22–25 mmHg → tái khám sau 2–3 tháng.
- Nếu <21 mmHg, tiếp tục theo dõi định kỳ.
8. Điều trị
Mục tiêu: Hạ IOP xuống mức an toàn để ngăn ngừa tổn thương thần kinh thị giác.
Phương pháp chính:
- Thuốc nhỏ mắt:
- Nhóm Prostaglandin (giảm IOP hiệu quả).
- Beta-blocker (giảm tiết thủy dịch).
- Alpha-agonist, ức chế carbonic anhydrase, Rho-kinase, Cholinergic.
- Laser: nếu thuốc không hiệu quả hoặc không dung nạp.
- Phẫu thuật: trong các trường hợp nặng hoặc không đáp ứng điều trị nội khoa.
9. Lời khuyên
- Khám mắt định kỳ mỗi 6–12 tháng, nhất là với người có nguy cơ cao.
- Khi có dấu hiệu bất thường như: đau mắt, nhìn mờ, thấy quầng sáng, cần đi khám ngay.
- Tuân thủ điều trị theo hướng dẫn bác sĩ, không tự ý ngưng thuốc.